08. NGOẠI HÌNH TỔNG QUÁT
|
|
Evan J. Weiner
|
Evan J. Weiner
|
1. APPROACH TO THE PROBLEM
|
1. TIẾP CẬN VẤN ĐỀ
|
A patient’s general appearance is considered one of the
most important elements of the physical examination. It represents a
subjective impression of the patient’s state of being. First and foremost,
this impression informs about the patient’s overall degree of wellness,
distinguishing whether or not the patient is ill-appearing. In addition, one
can assess specific aspects of the patient’s presentation ranging from the
obvious to the more subtle. Specifically, one can examine such patient
characteristics as alertness level, nutritional status, facial expression, consolability, developmental ability, respiratory
effort, personal interaction, behavior, hygiene, coloring, movement, and
gait.
|
Ngoại hình
chung của bệnh nhân được coi là một trong những yếu tố quan trọng nhất của
việc thăm khám lâm sàng. Nó thể hiện một ấn tượng chủ quan về tình trạng sức
khỏe của bệnh nhân. Đầu tiên và quan trọng nhất, ấn tượng này cho biết mức độ
sức khỏe tổng thể, phân biệt liệu bệnh nhân có đang có bẻ bị bệnh hay không.
Ngoài ra, người ta có thể đánh giá các khía cạnh cụ thể trong biểu hiện của
bệnh nhân, từ những điều rõ ràng đến những điều tinh tế hơn. Cụ thể, người ta
có thể xem xét các đặc điểm bệnh nhân như mức độ tỉnh táo, tình trạng dinh
dưỡng, biểu hiện trên khuôn mặt, sự thoải mái, khả năng phát triển, hiệu quả hô
hấp, tương tác và hành vi cá nhân, vệ sinh, màu da, vận động, và dáng đi.
|
2. KEY POINTS IN THE HISTORY
|
2. NHỮNG ĐIỂM CHÍNH TRONG TIỀN SỬ BỆNH
|
• It is essential to ascertain whether the observed general appearance
is consistent with that noted by the caregivers.
• Obtaining a patient’s baseline status is crucial.
• A changing story, or one inconsistent with physical findings or
developmental ability, raises the suspicion of child abuse.
• In the case of a critically ill or injured patient, elicit a SAMPLE
history—as described by Pediatric Advanced Life
Support—Signs and symptoms, Allergies, Medications, Past medical history,
Last meal, and Events leading to presentation.
|
• Điều cần
thiết để xác định liệu ngoại hình chung quan sát được có phù hợp với ghi nhận
của những người chăm sóc hay chưa.
• Ghi nhận
được thực trạng của bệnh nhân là rất quan trọng.
• Một thay
đổi bệnh sử, hoặc chi tiết không phù hợp với dấu hiệu về thể chất hoặc khả
năng phát triển, đặt ra những nghi ngờ về lạm dụng trẻ em.
• Trong
trường hợp bệnh nhân bị bệnh hoặc bị chấn thương nghiêm trọng, nên gợi ý thực
hiện một tiền sử SAMPLE - theo mô tả của PALS – Hỗ trợ Cứu sinh Tiên tiến Nhi
khoa - Các dấu hiệu và triệu chứng (S), Dị ứng (A), Thuốc (M), Tiền sử bênh
(P), Bữa ăn cuối (L) và các Sự kiện dẫn đến nhập viện (E).
|
• When pain is present, assess the
patient’s subjective degree of pain, or preferably
utilize a facial or numerical pain scale.
• When evaluating a febrile child,
response to and timing of antipyretics, consolability, and willingness to
feed help to determine the severity of illness. Reevaluation following
defervescence is also helpful.
• When evaluating children of
non-English-speaking families, all efforts should be made to communicate in
their preferred language to avoid missing crucial elements in the history and
physical examination.
|
• Khi cơn đau
hiện diện, đánh giá mức độ đau chủ quan của bệnh nhân, hoặc tốt hơn là sử
dụng một thang độ đau theo vẻ mặt hay con số.
• Khi đánh
giá một trẻ sốt, đáp ứng với thuốc hạ sốt và thời gian hạ sốt, đáp ứng với dỗ
dành, và thèm ăn giúp xác định mức độ nghiêm trọng của bệnh. Đánh giá lại sau
giảm sốt cũng hữu ích.
• Khi đánh
giá trẻ của gia đình không nói tiếng Anh, cần nỗ lực hết sức để giao tiếp
bằng ngôn ngữ ưa thích của họ để tránh bỏ sót các yếu tố rất quan trọng trong
tiền sử và khám thực thể.
|
3. KEY POINTS IN THE PHYSICAL EXAMINATION
|
3. NHỮNG ĐIỂM CHÍNH KHI KHÁM THỰC THỂ
|
• A social smile is rarely present in a child with meningitis or other
invasive serious bacterial infections. However, it may be present in occult
bacteremia.
• Absent tears, dry mucous membranes, ill general appearance, and
delayed capillary refill are reliable external clues of dehydration.
• Tachypnea, nasal flaring, grunting, and accessory muscle use are signs
of respiratory distress. Depressed sensorium, apnea, bradycardia, and
cyanosis are signs of respiratory failure.
• Shock can be clinically diagnosed with evidence of poor organ
perfusion, for example, altered sensorium, mottled skin, peripheral cyanosis,
tachypnea, and decreased peripheral pulses. Septic or “warm” shock may lead
to flushing and bounding pulses.
• Elements of a toxic general
appearance include grunting, weak or persistent cry, sunken eyes, grey or
mottled skin, depressed sensorium, and altered social response.
|
• Một nụ
cười xã giao rất hiếm khi xuất hiện ở một đứa trẻ bị viêm màng não hoặc nhiễm
khuẩn xâm nhập nghiêm trọng khác. Tuy nhiên, trẻ có thể cười khi bị nhiễm
khuẩn huyết ẩn.
• Khô nước
mắt, niêm mạc khô, ngoại hình chung ốm yếu, và chậm tái tưới máu mao mạch là
những manh mối bên ngoài đáng tin cậy của mất nước.
• Thở
nhanh, cánh mũi phập phồng, tiếng cò cử, và sử dụng cơ hô hấp phụ là những
dấu hiệu suy hô hấp. Suy giảm (bộ máy) cảm giác, khó thở, nhịp tim chậm, và
tím tái là dấu hiệu của suy hô hấp.
• Sốc có
thể được chẩn đoán lâm sàng với bằng chứng về nghèo tưới máu nội tạng, ví dụ,
biến đổi (bộ máy) cảm giác, da lốm đốm, tím tái ngoại vi, thở nhanh, và giảm mạch
ngoại vi. Nhiễm trùng hoặc sốc "ấm" có thể dẫn đến đỏ bừng và mạch
nảy.
• Các
yếu tố của vẻ mặt nhiễm độc bao gồm tiếng cò cử, khóc yếu hay kéo dài, mắt
trũng, da xám hoặc đốm, giảm cảm giác, và ứng xử xã giao thay đổi.
|
• Seizure activity may be evidenced by abnormal
movements, posturing, extremity jerking, lip smacking, altered mental status,
and staring eyes. Seizure activity in neonates may manifest as bicycling
movements, chewing, blinking, and/or rigidity.
• A patient with peritoneal
irritation lies flat and still. Patients with colicky abdominal conditions
appear restless and uncomfortable. Paroxysms of irritability and drawing up
of legs may indicate conditions such as intussusception.
• Children with epiglottitis appear
toxic and may sit in a “tripod” position. Muffled voice, drooling, and
stridor also indicate upper airway obstruction.
• Visual assessment of pain can be
done via scales looking at a patient’s cry, facial expression, torso
position, and extremity movements.
AUDIO (UK)
|
• Co giật
có thể được chứng minh bằng các cử động bất thường, điệu bộ, co giật chân tay,
run môi, tình trạng tâm thần thay đổi, và mắt nhìn chằm chằm. Co giật ở trẻ
sơ sinh có thể biểu hiện như cử động đạp xe, nhai, chớp mắt, và/hoặc co cứng.
• Một bệnh
nhân bị kích thích phúc mạc thường nằm thẳng và im. Bệnh nhân với tình trạng
đau quặn biểu hiện bồn chồn và khó chịu. Cơn kích ứng kịch phát và co rút chân
có thể chỉ ra các tình trạng bệnh như lồng ruột.
• Trẻ em
bị viêm nắp thanh quản có vẻ mặt nhiễm độc và có thể ngồi tư thế "kiềng
ba chân". Giọng nói bị bóp nghẹt, chảy nước dãi, và thở rít cũng cho
thấy tắc nghẽn đường hô hấp trên.
• Quan sát
đánh giá cơn đau có thể được thực hiện thông qua phân độ theo tiếng khóc của
bệnh nhân, vẻ mặt, tư thế thân mình, và các cử động tay chân.
|
4. PHOTOGRAPHS OF SELECTED DIAGNOSES
|
4. MỘT SỐ HÌNH ẢNH CHẨN ĐOÁN
|
|
|
|
Figure 8-1
Hình 8-1
|
Figure 8-2
Hình 8-2
|
Figure 8-1 Meningitis.
|
Hình 8-1
Viêm màng não.
|
|
|
Hình 8-2
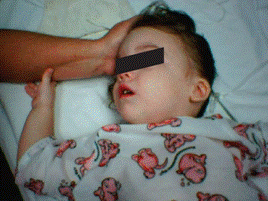
Trẻ bị gãy xương dưới lồi cầu tay trái có vẻ khá ổn. Tư thế khá ổn, nhưng sợ
hãi của trẻ cho thấy gãy dưới lồi cầu tay trái.
|
|
|
|
Figure 8-3
Hình 8-3
|
Figure 8-4
Hình 8-4
|
Hình
8-3 Trẻ có vẻ ốm yếu. Đứa trẻ này có vẻ yếu ớt và
đòi mẹ nhưng còn tỉnh táo và hoạt động. Vẻ yếu ớt của bé là kết quả của một
hình thức nhiễm khuẩn mycoplasma của niêm mạc da.
|
|
Figure 8-4
Ill-appearing child with Stevens–Johnson syndrome.
|
|
|
|
|
Figure 8-5
Hình 8-5
|
Figure 8-6
Hình 8-6
|
Figure 8-5 Ill-appearing child
with urticaria.
|
Hình 8-5
Trẻ yếu ớt với nổi mày đay
|
Hình 8-6 Viêm nắp thanh quản và tư
thế kiền ba chân. Tư thế "kiềng ba chân"
của đứa trẻ này là biểu hiện của viêm nắp thanh quản. Lưu ý vẻ mặt nhiễm độc của trẻ.
|
5. DIFFERENTIAL DIAGNOSIS
|
5. CHẨN ĐOÁN PHÂN BIỆT
|
DIAGNOSIS
|
ICD-10*
|
DISTINGUISHING
CHARACTERISTICS
|
DISTRIBUTION
|
DURATION/
CHRONICITY
|
CHẨN
ĐOÁN
|
ICD-10*
|
ĐẶC ĐIỂM
PHÂN BIỆT
|
PHÂN BỐ
|
THỜI
GIAN / ĐỘ MẠN TÍNH
|
Bacterial
Meningoencephalitis
|
G00.9 Bacterial
meningitis, unspecified
|
Altered mental status
Toxic appearance
|
Neurologic system
|
Acute to subacute
|
Viêm não màng não do vi
khuẩn
|
G00.9 viêm màng não do vi
khuẩn, không xác định
|
Trạng thái tâm thần thay
đổi.
Vẻ mặt nhiễm độc
|
Hệ thần kinh
|
Từ cấp tới bán cấp
|
Hypovolemia
|
E8&1
|
Dry mucous membranes
Absent tears
Sunken eyes
Lethargy
|
Mucosa
Skin
Eyes
Vasculature
|
Acute to subacute
|
Giảm thể tích tuần hoàn
|
E8&1
|
Khô niêm mạc
Khô nước mắt
Mắt trũng
Hôn mê
|
Niêm mạc
Da
Mắt
Mạch máu
|
Từ cấp tới bán cấp
|
Congestive Heart Failure
|
I50.9 Heart failure,
unspecified
|
Orthopnea
Jugular venous distension
Hepatomegaly
Central cyanosis
|
Cardiac system
Lungs
Liver
Extremities
|
Subacute
|
Suy tim sung huyết
|
I50.9 Suy tim, không xác
định
|
Khó thở khi nằm
Tĩnh mạch cổ nổi
Gan lớn
Tím trung ương
|
Hệ tim mạch
Phổi
Gan
Các chi
|
Bán cấp
|
Increased Intracranial
Pressure
|
G91 Hydrocephalus
S09.90 Unspecified injury
of head
|
Depressed sensorium
Bulging fontanelle
Cushing triad
|
Neurologic system
|
Acute to subacute
|
Tăng áp lực nội sọ
|
G91 Não úng thủy
S09.90 chấn thương vùng đầu
không đặc hiệu
|
Suy giảm cảm
giác
Thóp phồng
Tam chứng Cushing
|
Hệ thần kinh
|
Từ cấp tới bán cấp
|
Acute Abdomen
|
R10.0
K56.1 (Intussusception)
|
Abdominal tenderness
Irritability
|
Abdomen
|
Acute
|
Đau bụng cấp
|
R10.0
K56.1 (Lồng ruột)
|
Phản ứng thành
bụng Cảm ứng phúc mạc
|
Bụng
|
Cấp tính
|
Respiratory Distress
|
J80 Respiratory distress in
child
|
Wheezing
Stridor
Retractions
Nasal flaring
Tachypnea
|
Pulmonary system
|
Acute to subacute
|
Suy hô hấp
|
J80 Suy hô hấp ở trẻ
|
Thở khò khè
Thở rít
Rút lõm/Co kéo lồng ngực
Phập phồng cánh mũi
Thở nhanh
|
Hệ hô hấp
|
Từ cấp tới bán cấp
|
Toxic Ingestion
|
T65.94X Toxic effect of
unspecified substance,
undetermined, initial
encounter
|
Toxidrome
Evidence of substance
ingested
|
Multiorgan system
|
Acute
|
Ngộ độc
|
T65.94X Tác dụng độc của
những chất không đặc hiệu, gặp lần đầu tiên.
|
Hội chứng ngộ độc
Bằng chứng về các chất nuốt
vào
|
Đa cơ quan
|
Cấp tính
|
DIAGNOSIS
|
ASSOCIATED
FINDINGS
|
COMPLICATIONS
|
PREDISPOSING
FACTORS
|
TREATMENT
GUIDELINES
|
CHẨN
ĐOÁN
|
TRIỆU
CHỨNG KÈM THEO
|
BIẾN
CHỨNG
|
YẾU TỐ
LÀM DỄ
|
HƯỚNG
DẪN ĐIỀU TRỊ
|
Bacterial
Meningoencephalitis
|
Fever
Nuchal rigidity
KerniglBrudzinski signs
Seizures
Emesis
Headache
|
Sepsis
Hearing loss
Encephalopathy
|
Immunocompromise
Immunization delay
|
Broad-spectrum IV
antibiotics
Steroids prior to the first
antibiotic
dose
|
Viêm não màng não do vi
khuẩn
|
Sốt
Cứng gáy
dấu hiệu KerniglBrudzinski
Động kinh
Nôn
Đau đầu
|
Nhiễm khuẩn huyết
Mất thính lực
Bệnh não
|
Giảm sức đề kháng
Chậm trễ trong việc tiêm
chủng
|
Kháng sinh phổ rộng đường
tĩnh mạch
Dùng steroid trước khi dùng
liều kháng sinh đầu tiên
|
Hypovolemia
|
Poor perfusion
Decreased urine output
Decreased peripheral pulses
Cool extremities
|
Electrolyte derangement
Acidosis
Renal failure
Shock
|
Vomiting
Diarrhea
Hemorrhage
Anorexia
Polyuria
|
Oral rehydration therapy
IV hydration
|
Giảm thể tích tuần hoàn
|
Tưới máu kém
lượng nước tiểu giảm
Mạch ngoại vi giảm
Lạnh đầu chi
|
Rối loạn điện giải
Nhiễm toan
Suy thận
shock
|
Nôn
Tiêu chảy
Xuất huyết
Chán ăn
Đa niệu
|
Liệu pháp bù dịch đường
uống
Bù dịch đường tĩnh mạch
|
Congestive Heart Failure
|
Respiratory distress
Edema
Growth failure
Other malformations
|
Cardiac arrest
Renal failure
Hypoxia
Shock
|
Congenital heart disease
Cardiomyopathy
Myocarditis
Hypertension
|
Diuretics
Inotropes
Afterload reduction
Surgery
|
Suy tim sung huyết
|
Suy hô hấp
Phù
Chậm lớn
Các dị dạng khác
|
Ngừng tim
Suy thận
Thiếu Oxy
Sốc
|
Bệnh tim bẩm sinh
Bệnh cơ tim
Viêm cơ tim
Tăng huyết áp
|
Thuốc lợi tiểu
Thuốc tăng co bóp cơ tim
Giảm hậu tải
Phẫu thuật
|
Increased Intracranial
Pressure
|
Emesis
Seizures
Focal neurologic signs
Apnea
Sundowning
|
Cardiopulmonary arrest
Traumatic brain injury
|
Trauma
Hydrocephalus
Tumor
|
Hyperventilation
Mannitol
Surgery
Hypertonic saline
|
Tăng áp lực nội sọ
|
Nôn
Động kinh
Dấu hiệu thần kinh khu trú
Ngưng thở
Hiện tượng “mặt trời lặn”
|
Ngừng tim phổi
Chấn thương sọ não
|
Chấn thương
Náo úng thủy
Khối u
|
Tăng thông khí
Mannitol
Phẫu thuật
Nước muối ưu trương
|
Acute Abdomen
|
Fever
Anorexia
Vomiting
Diarrhea
Dehydration
Tachypnea
Peritoneal signs
|
Sepsis
Bowel perforation
|
Appendicolith
Intestinal obstruction
For intussusception:
• Meckel diverticulum
• Viral illness
|
Broad-spectrum IV
antibiotics
Surgery
Bowel rest
Nasogastric tube
For intussusception:
• Air contrast enema
• Surgery
|
Đau bụng cấp
|
Sốt
Chán ăn
Nôn
Tiêu chảy
Mất nước
Thở nhanh
Cảm ứng phúc mạc
|
Nhiễm khuẩn huyết
Thủng ruột
|
Sỏi ruột thừa
Tắc ruột
Đối với lồng ruột:
• Túi thừa Meckel
• Bệnh do virus
|
Kháng sinh phổ rộng đường
tĩnh mạch
Phẫu thuật
Nhịn ăn
Thông mũi dạ dày
Đối với lồng ruột:
• Tháo lồng bằng hơi
• Phẫu thuật
|
Respiratory Distress
|
Apnea
Depressed sensorium
Grunting
Cyanosis
|
Cardiopulmonary arrest
|
Infection
Bronchospasm
Upper airway obstruction
Foreign body aspiration
|
Oxygen
IV access
Bronchodilators
Steroids
Airway management
Chest radiography
|
Suy hô hấp
|
Ngưng thở
Suy giảm cảm
giác
Tiếng thở rên
Xanh tím
|
Ngừng tim phổi
|
Nhiễm trùng
Co thắt phế quản
Tắc nghẽn đường hô hấp trên
Hít phải dị vật
|
Oxy
Lập đường truyền tĩnh mạch
Thuốc giãn phế quản
Steroids
Khai thông đường thở
Chụp X quang ngực
|
Toxic Ingestion
|
Vomiting
Altered sensorium
Respiratory distress
Apnea
Seizures
|
Arrhythmias
Aspiration
Brain injury
|
Lack of childproofing
Suicidality
Intentional poisoning
|
Naloxone
Activated charcoal
Specific antidotes
Cardiac monitoring
|
Ngộ độc
|
Nôn
Thay đổi cảm giác
Suy hô hấp
Ngưng thở
Động kinh
|
Rối loạn nhịp tim
Sặc vào phổi
Tổn thương não
|
Thiếu thiết bị ngăn ngừa
trẻ phá đồ
Tự tử
Ngộ độc có chủ tâm từ trước
|
Naloxone
Than hoạt tính
Thuốc giải độc đặc
Theo dõi tim mạch
|
*International Classification of Diseases – 10th
edition
|
Phân loại bệnh quốc tế - xuất bản lần thứ 10
|
6. OTHER DIAGNOSES TO CONSIDER
|
6. CÁC CHẨN ĐOÁN KHÁC CẦN XEM XÉT
|
|
• Electrolyte derangement
• Hypoglycemia
• Adrenal crisis
• Hepatic encephalopathy
• Uremia
• Autoimmune disease
• Human immunodeficiency virus
infection
• Supraventricular tachycardia
• Failure to thrive
• Child abuse and neglect
|
• Bệnh
chuyển hóa bẩm sinh
• Rối loạn
điện giải
• Hạ đường
huyết
• Suy
tuyến thượng thận cấp/cơn thượng thận
• Bệnh não
gan
• Urê
huyết
• Bệnh tự
miễn
• Nhịp
nhanh trên thất
• Chậm lớn
• Lạm dụng
và bỏ mặc trẻ em
|
When to Consider Further Evaluation or Treatment
|
Khi nào
cần xem xét tiếp tục đánh giá hoặc điều trị
|
• Tachypnea and tachycardia may be subtle clues of a
more serious underlying condition and future deterioration. They should
prompt urgent evaluation.
• In patients with altered mental
status, in addition to pursuing the etiology, one must ensure stability of
the airway, even though a primary respiratory process may not be present.
• A shock state may be present, even
when a normal blood pressure is maintained due to compensatory mechanisms.
Ill general appearance should lead one to consider and treat shock.
|
• Thở
nhanh và nhịp tim nhanh có thể là manh mối khó thấy của một tình trạng bệnh
tiềm ẩn nghiêm trọng hơn và xấu đi trong tương lai. Nên nhanh chóng đánh giá
khẩn cấp.
• Ở những
bệnh nhân có trạng thái tâm thần thay đổi, ngoài việc tìm kiếm các nguyên
nhân, ta phải đảm bảo sự ổn định của đường thở, cho dù có thể không có một
quá trình hô hấp chính.
• Một tình
trạng sốc có thể xuất hiện, ngay cả khi huyết áp bình thường được duy trì do
cơ chế bù trừ. Ngoại hình tổng quát ổm yếu thường đưa chúng ta đến chỗ xem
xét và điều trị sốc.
|
Người
dịch: Long Thể
|